Грудное вскармливание при обычной простуде и гриппе
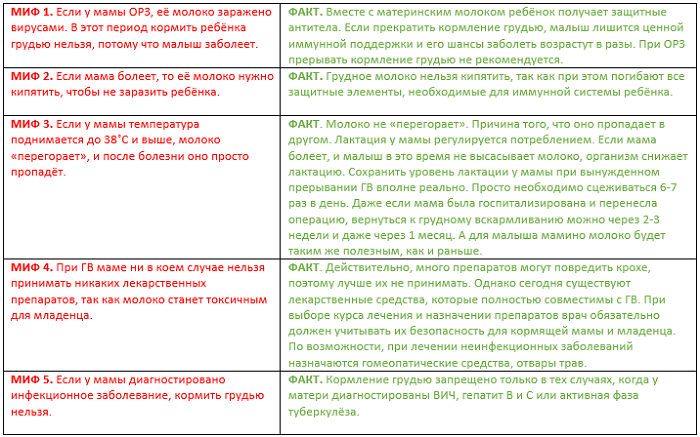
Многие мамы задаются вопросом — можно ли продолжать грудное вскармливание, если поднялась температура? В случае обычной простуды или сезонного гриппа эксперты рекомендуют не прекращать кормление грудью. Почему это безопасно и даже полезно?
- Грудное молоко содержит антитела и другие иммунологические факторы, защищающие ребенка от инфекций
- Оно остается лучшим источником питания для младенца даже во время болезни матери
- Продолжение грудного вскармливания помогает поддерживать лактацию
Однако важно соблюдать меры предосторожности, чтобы не заразить малыша. Какие основные правила следует соблюдать кормящей маме с температурой?
- Тщательно мыть руки с мылом перед каждым контактом с ребенком
- Надевать маску во время кормления
- Соблюдать правила респираторной гигиены — прикрывать рот и нос при кашле и чихании
- Протирать грудь перед кормлением
- Регулярно проветривать и дезинфицировать помещение
Грудное вскармливание при COVID-19: основные рекомендации
В условиях пандемии коронавируса особенно актуален вопрос — можно ли кормить грудью при COVID-19? Согласно рекомендациям Всемирной организации здравоохранения, женщины с подтвержденным или подозреваемым COVID-19 могут продолжать грудное вскармливание при соблюдении необходимых мер предосторожности.

Почему эксперты считают грудное вскармливание безопасным даже при коронавирусной инфекции?
- На данный момент вирус SARS-CoV-2 не был обнаружен в грудном молоке
- Польза грудного вскармливания перевешивает потенциальные риски передачи вируса
- Антитела в молоке могут помочь защитить ребенка от инфекции
Однако важно понимать, что исследования по COVID-19 продолжаются, и рекомендации могут меняться по мере появления новых данных. Поэтому при подозрении на коронавирус обязательно проконсультируйтесь с врачом по поводу грудного вскармливания.
Меры предосторожности при грудном вскармливании во время COVID-19
Если у кормящей мамы диагностирован COVID-19, какие дополнительные меры следует соблюдать для защиты ребенка?
- Всегда надевать маску при контакте с ребенком, в том числе во время кормления
- Мыть руки до и после прикосновения к ребенку или молокоотсосу
- Регулярно дезинфицировать поверхности и предметы, к которым прикасается мама
- По возможности, поддерживать дистанцию с ребенком, кроме моментов кормления
- Проветривать помещение
Стоит ли прекращать грудное вскармливание, если состояние мамы тяжелое? В таком случае можно рассмотреть следующие варианты:

- Сцеживание грудного молока и кормление ребенка сцеженным молоком
- Временный переход на искусственное вскармливание с последующей релактацией
- Использование донорского молока из проверенных банков грудного молока
Вакцинация от COVID-19 при грудном вскармливании
Многих кормящих мам волнует вопрос — можно ли делать прививку от коронавируса в период лактации? Согласно современным научным данным, вакцинация от COVID-19 считается безопасной как для матери, так и для ребенка на грудном вскармливании.
Почему рекомендуется вакцинироваться кормящим мамам?
- Вакцина защищает мать от тяжелого течения COVID-19
- Антитела, выработанные после вакцинации, могут передаваться ребенку с грудным молоком
- Вакцинация снижает риск заражения ребенка от матери
Важно отметить, что компоненты вакцин не проникают в грудное молоко в значительных количествах. После вакцинации можно продолжать грудное вскармливание в обычном режиме, нет необходимости делать перерыв в кормлении.
Как поддерживать лактацию во время болезни?
Часто во время болезни у мам снижается количество молока. Как сохранить лактацию, если вы заболели?
- Продолжайте прикладывать ребенка к груди так часто, как это возможно
- Пейте больше жидкости для поддержания водного баланса
- При невозможности кормить грудью — регулярно сцеживайтесь
- Отдыхайте и старайтесь снизить стресс
- Принимайте витамины и правильно питайтесь
Если количество молока значительно снизилось, не паникуйте. После выздоровления обычно удается восстановить прежний объем лактации. При необходимости проконсультируйтесь с консультантом по грудному вскармливанию.
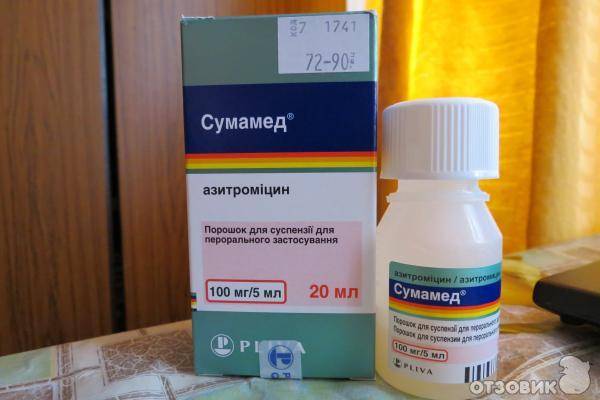
Безопасность лекарств при грудном вскармливании
Многие мамы опасаются принимать лекарства во время лактации. Как быть, если необходимо лечение? Безопасно ли принимать медикаменты при грудном вскармливании?
Большинство лекарств совместимы с грудным вскармливанием, однако есть ряд препаратов, которых следует избегать. Как правильно подобрать лечение?
- Всегда консультируйтесь с врачом перед приемом любых лекарств
- Сообщайте специалисту о том, что вы кормите грудью
- По возможности выбирайте препараты с доказанной безопасностью при лактации
- Принимайте лекарства сразу после кормления, чтобы к следующему кормлению их концентрация в молоке снизилась
- При необходимости приема несовместимых с ГВ препаратов обсудите с врачом возможность временного прекращения лактации
Помните, что отказ от необходимого лечения может быть опаснее, чем прием лекарств. Правильно подобранная терапия позволит вам быстрее выздороветь и продолжить полноценное грудное вскармливание.

Психологические аспекты грудного вскармливания во время болезни
Болезнь матери может стать серьезным стрессом как для нее самой, так и для ребенка. Как сохранить эмоциональную связь с малышом, если вы вынуждены ограничить контакт из-за болезни?
- Старайтесь больше разговаривать с ребенком, даже если вы в маске
- Используйте тактильный контакт во время кормления — поглаживайте малыша
- Пойте колыбельные или читайте стихи
- Если ребенок находится с другим членом семьи — общайтесь по видеосвязи
- После выздоровления уделите больше времени телесному контакту с малышом
Помните, что ваше спокойствие и уверенность передаются ребенку. Настройтесь на скорейшее выздоровление и продолжение полноценного грудного вскармливания.
Когда стоит временно прекратить грудное вскармливание?
Хотя в большинстве случаев можно продолжать кормить грудью во время болезни, есть ситуации, когда лучше временно прервать лактацию. В каких случаях следует воздержаться от кормления грудью?
- Прием лекарств, несовместимых с грудным вскармливанием
- Химиотерапия или лучевая терапия
- Тяжелое состояние матери, требующее интенсивной терапии
- Инфекционные заболевания с высоким риском передачи ребенку через молоко
В таких ситуациях обсудите с врачом возможность сцеживания и хранения грудного молока для последующего кормления или временного перехода на искусственное вскармливание. После выздоровления в большинстве случаев удается восстановить лактацию.

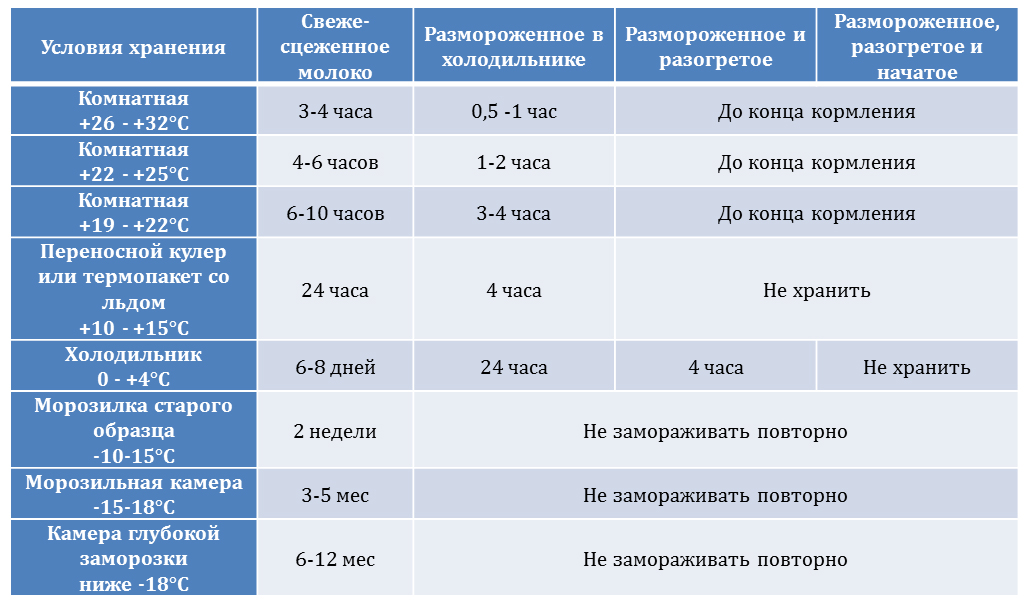
Правила сцеживания и хранения грудного молока во время болезни
Если вы решили сцеживать молоко во время болезни, важно соблюдать правила гигиены и хранения. Как правильно сцеживать и хранить грудное молоко?
- Тщательно мойте руки перед сцеживанием
- Используйте чистый молокоотсос или стерильную посуду для ручного сцеживания
- Храните сцеженное молоко в стерильных контейнерах или специальных пакетах
- Подписывайте емкости с указанием даты и объема молока
- Свежесцеженное молоко можно хранить при комнатной температуре до 4 часов
- В холодильнике молоко хранится до 4 дней
- В морозильной камере — до 6 месяцев
Перед кормлением ребенка сцеженным молоком убедитесь, что оно не имеет посторонних запахов и изменений консистенции. При сомнениях лучше вылить молоко.
Восстановление лактации после болезни
Если во время болезни вы были вынуждены прервать грудное вскармливание, не отчаивайтесь. В большинстве случаев возможно восстановить лактацию. Как наладить грудное вскармливание после перерыва?
- Чаще прикладывайте ребенка к груди, не менее 10-12 раз в сутки
- Используйте метод «кормления по требованию»
- Обеспечьте хороший захват груди ребенком
- При необходимости используйте молокоотсос для стимуляции лактации
- Пейте больше жидкости и полноценно питайтесь
- Отдыхайте и старайтесь избегать стресса
- При затруднениях обратитесь к консультанту по грудному вскармливанию
Помните, что восстановление лактации — процесс индивидуальный и может занять от нескольких дней до нескольких недель. Будьте терпеливы и настойчивы, и вы обязательно добьетесь успеха.